Kolonoskopie
Kolonoskopie (také kolonoskopie nebo kolonoskopie ) je použit ke zkoumání tlustého střeva a obvykle poslední centimetr tenkého střeva .
Průkopníkem v této oblasti byl Švýcar Peter Deyhle (1969).
indikace
Důvody (indikace) pro provedení kolonoskopie jsou:
- Preventivní kolonoskopie od 50 let
- Screeningová kolonoskopie pro rodinné formy kolorektálního karcinomu před 20. rokem věku
- Krev ve stolici ( Haemoccult pozitivní)
- Rektální výtok krve nebo meleny při neovlivněné gastroskopii
- Hledání nádoru, zejména v případě nejasného úbytku hmotnosti nebo metastáz v případě neznámého primárního nádoru
- Podezření na zánětlivé onemocnění střev
- Podezření na jiné zánětlivé onemocnění střev
- Nejasné změny v pohybu střev, jako je zácpa ( zácpa ) a / nebo průjem ( průjem )
- Nejasné stížnosti na střední a dolní část břicha
- Kontrola po léčbě rakoviny tlustého střeva a / nebo polypektomii
Alternativy
Před doporučením kolonoskopie ošetřujícím lékařem nebo gastroenterologem lze v případě podezření na střevní onemocnění doporučit podrobnou anamnézu rodinné anamnézy a chování při chuti k jídlu , úbytku hmotnosti bez námahy , bolesti , nevolnosti , zvracení , plynatosti nebo stolice. změněno.
Tím, poslouchá břicha, střevní zvuky jsou rozpoznány, které mohou poskytnout informace o střevní funkce. Palpace možného odporu (např. Nádory), řezání závitů ( bicí ) a kontrola břicha také sloužit jako další možnost posoudit gastrointestinální trakt pro změny. Rektální vyšetření může rovněž přispět k alternativní zkoušky, přičemž sliznicí podmínky a dolní střevní sekce může být posouzena.
Vyšetření stolice pomocí rychlého testu na skrytou (neviditelnou) krev ve stolici se počítá stejně jako kolonoskopie pro screening kolorektálního karcinomu. Test je doporučen každoročně pro muže a ženy ve věku od 50 let podle pokynů, zdravotní pojišťovny platí test od 50 let. Pravidelná účast je důležitá, aby se zvýšila šance na včasnou diagnostiku pozitivního výsledku testu. Takový pozitivní výsledek testu (tj. Krev ve stolici) je indikací pro kolonoskopii. Negativní výsledek testu však není spolehlivějším kritériem pro vyloučení rakoviny tlustého střeva . V dubnu 2016 Spolkový smíšený výbor (G-BA) rozhodl, že v budoucnu by měly být použity nové testovací postupy pro včasné odhalení rakoviny tlustého střeva. Kvantitativní imunologické testy pro detekci neviditelné krve ve stolici ( iFOBT ) nahrazují v současné době používaný test založený na gujaku (gFOBT) . Říká se, že iFOBT odhaluje onemocnění s 5% vyšší pravděpodobností.
Tlustého střeva klystýr , který může zobrazovat na tlusté střevo a konečník použití konvenčních rentgenového záření , je stále více nahrazují virtuální kolonoskopii , jak to může spolehlivěji detekovat nádory a další změny. Očekává se, že v budoucnu budou hrát větší roli další zobrazovací metody, jako např B. Endoskopie kapslí tlustého střeva. Pomocí videokamery lze rychle a bez velké přípravy a stresu pro pacienta provést neinvazivní a velmi přesnou reprezentaci střeva.
příprava
Před vyšetřením musí být tlusté střevo vyprázdněno, aby vyšetřování nebylo blokováno zbytky stolice. Za tímto účelem se silné projímadlo podává den před nebo příležitostně několik hodin před vyšetřením, obvykle ve formě ortogradního výplachu tlustého střeva , méně často jako klystýr . Mnoho pacientů považuje čištění pomocí čisticího roztoku PEG za stresující a nepohodlné. Do začátku 21. století bylo nutné vypít 3 až 5 litrů špatně chutnající tekutiny během několika hodin. Nepříjemnou chuť lze zmírnit ochlazením roztoku nebo smícháním s čirým jablečným džusem. Na trhu jsou také 2 litrové doplňky s příchutí citronu nebo pomeranče, které mají tento proces usnadnit. Ti, kteří nemohou nebo nechtějí pít projímadlo, mohou také obdržet roztok žaludeční sondou . Existuje také možnost čištění střeva kombinací osmotických a pohyblivých a laxativ ovlivňujících sekreci. Pacient musí hodně pít (čaj, vodu atd.), Ale pití je pro něj obvykle snazší. Nevýhodou této metody je, že elektrolytové posuny ve vodě a minerální rovnováze těla se vyskytují častěji, oběhové zatížení může být vyšší a střevo není tak čisté.
přístroj
Flexibilní kolonoskop má průměr asi 1 cm a délku asi 1,2 metru. Většinou se dnes používá video kolonoskop, který má na špičce kameru a přenáší obraz na monitor. To umožňuje pacientovi sledovat vyšetření. Kolonoskop je vybaven odsávacím zařízením, aby bylo možné odsát tekuté zbytky stolice a zavlažovací tekutinu. Pracovní kanál umožňuje zavedení malých nástrojů (kleště a léčky), pomocí kterých lze odebrat malé vzorky tkáně nebo polypy.
Sedace a monitorování
Kolonoskopii provádí lékař buď v praxi, nebo na klinice. Pokud si přejete, můžete k tomuto vyšetření použít sedativum, např. B. Midazolam , pokud je to nutné, ve spojení s lékem proti bolesti, jako je pethidin nebo tramadol , aby bylo vyšetření příjemnější. Mezitím se vyšetření provádí také v krátké anestezii , obvykle anestetikem propofolem , aby si pacienti z celého výkonu nic nevšimli. Je však třeba poznamenat, že sedace nebo krátká anestézie jsou odpovědné za nejméně 50% komplikací, které se objeví během vyšetření. Zejména je hlavní příčinou kardiopulmonálních (tj. Kardiovaskulárních a respiračních) komplikací, které jsou hlavní příčinou úmrtí souvisejících s kolonoskopií.
Pokrok zařízení může vést k napětí na závěsných popruzích tlustého střeva. To může způsobit bolest. Tyto bolesti jsou však spojeny s výše uvedeným. Léky zcela potlačitelné, takže žádný pacient již nemusí trpět vyšetřením. Pokud chce pacient zůstat vzhůru a sledovat vyšetření na monitoru, vždy existuje možnost sedace nebo krátké anestezie v případě příznaků.
Během sedace je pacient průběžně sledován. Obvykle je k pacientově prstu připojena sonda pro měření saturace a pulzu kyslíkem ( pulzní oxymetrie ). U vysoce rizikových pacientů lze krevní tlak měřit také několikrát.
Proces zkoušky
Na začátku vyšetření leží pacient na zádech. I když může začít působit sedace nebo anestézie, pacient je uveden do stabilní polohy na levé straně s mírně ohnutými nohami. Přístroj se posouvá pod očima s vyrovnáváním nebo přemístění manévry do dodatku (slepého střeva) nebo poslední části tenkého střeva (terminální ileum ) je dosaženo. Po vyjmutí kolonoskopu se střevo rozvine pomocí vzduchové insuflace (injekce vzduchu) a celá střevní sliznice se pečlivě hledá na patologické změny. Zkouška obvykle trvá asi 25 minut. Množství vzduchu vháněného do několika litrů pro rozvinutí střeva může během vyšetření a po něm krátce způsobit nadýmání (tzv. „Větry“), které však obvykle rychle zmizí. Použití CO 2 místo vzduchu v místnosti může problém minimalizovat, protože CO 2 je absorbován střevní sliznicí až 150krát rychleji.
Zjištění
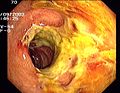
- Boule ( diverticula )
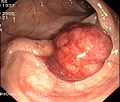
- Polypy
- Zánět (např. Zánětlivé onemocnění střev , pseudomembranózní kolitida )
- Vředy ( vředy )
- Nádory
- Zúžení ( stenózy )
- Krvácení ze sliznice
- Cizí těla, paraziti
Sigma diverticulum
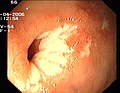
Angiodysplasie v příloze
terapie
Divertikulum
Divertikuly nevyžadují žádnou terapii a nelze je považovat za chorobu. Pouze v případě krvácení z divertikul je hemostáza endoskopicky možná ve velmi vzácných případech. Lze také diagnostikovat divertikulitidu , i když se kolonoskopie během zánětlivé fáze nedoporučuje kvůli možné perforaci zanícené a tím snadněji poraněné stěny střeva.
Polypy
Polypy jsou makroskopicky viditelné, většinou stopkovité výčnělky sliznice. V průběhu několika let mohou degenerovat a vést k rakovině tlustého střeva (viz také sekvence adenom-karcinom ), a proto jsou odstraněny ve stejné relaci (také jako součást screeningových kolonoskopií).
Zánět / vřed
Pro přesnější rozlišení zánětlivých změn a vředů se vzorky odebírají ze sliznice kleštěmi protlačovanými endoskopem ( biopsie ) a / nebo se sekrety získávají speciálně pro bakteriologické vyšetření.
Nádory
V případě nádorů, zejména tlustého střeva rakoviny , vzorky tkáně jsou přijata pro podrobné zkoumání tkáně . U pacientů, kteří již nejsou operovatelní, lze v případě silného zúžení endoskopicky zavést stent, aby se umožnil průchod stolice a zabránilo se umělému řiti ( anus praeter ). Ve rozsáhlé studii v Sársku bylo prokázáno, že lidé, kteří podstoupili preventivní kolonoskopii ( screening rakoviny ) během posledních deseti let, měli významně méně častou pokročilou rakovinu než ti ve srovnávací skupině, kteří podstoupili kolonoskopii poprvé (6,1% na 11,4%).
Stenózy
V případě zúžení lze endoskopem vložit balón, který po naplnění vzduchem nebo vodou rozšiřuje zúžení ( dilatace balónku ). Tato terapie je však vyhrazena pouze odborníkům, protože existuje riziko prasknutí ( perforace ) střeva .
Krvácející
Krvácení nastane, když:
- zánětlivé změny
- Divertikulární krvácení
- Krvácení z hemoroidů
- Cévní malformace ( angiodysplasie )
- Vředy ( vředy )
Krvácení lze zastavit endoskopicky injekcí léku nebo teplem ( koagulací ).
Komplikace
V dnešní době je kolonoskopie považována za rutinní vyšetření, a proto je obzvláště bezpečná a s nízkým rizikem. Přesto se mohou objevit komplikace s negativními důsledky pro zdraví pacienta.
Možnými komplikacemi jsou perforace (poškození střevní stěny), ke kterým může dojít endoskopem nebo foukáním do vzduchu. To může vést k přenosu střevního obsahu a bakterií do břišní dutiny, což může v dalším průběhu vyžadovat operaci. Nelze vyloučit krvácení a sekundární krvácení ze střevní stěny, které může být důsledkem odstranění polypů (otok sliznice) a / nebo tkáně. Ve většině případů je lze uspokojit již během kolonoskopie injekcemi, připojením hemoklipů nebo jinými postupy. Může dojít k sepse (otrava krve) v důsledku Einschwemmung střevních bakterií v krvi a je nutné podávat antibiotika . Příliš vysoká dávka sedativ nebo alergická reakce na podaný lék může vést k poruchám dýchacích a kardiovaskulárních funkcí a dokonce k zástavě srdce.
Riziko většiny komplikací je vyšší u starších pacientů (se závažnými komorbiditami) než u mladších pacientů. Komplikace mohou také nastat, pokud kolonoskopii provádí nezkušený lékař.
Používejte jako preventivní lékařskou prohlídku
Kolonoskopii nebo kolonoskopii lze v Německu použít jako preventivní prohlídku od 50 let v zákonném zdravotním pojištění . Druhou zkoušku lze provést každých deset let.
Je třeba zvážit výhody preventivní lékařské prohlídky mezi její skutečnou účinností a možnými negativními důsledky, jako jsou komplikace. Stejně jako ostatní preventivní opatření má kolonoskopie potenciál k nadměrné diagnóze. Vyšetření určuje a léčí patologické změny, které by ani bez léčby nemusely ovlivnit délku života a kvalitu života člověka.
V rámci screeningu je pacientům bez specifických příznaků podána kolonoskopie. U většiny pacientů tedy nebude diagnostikována již existující rakovina tlustého střeva. Naproti tomu 114 z 1 000 pacientů, kteří předtím neobdrželi kolonoskopii, bylo diagnostikováno s adenomy (polypy). Mohou se vyvinout v kolorektální rakovinu, maligní rakovinu tlustého střeva. Komplikace postihující zažívací trakt nebo kardiovaskulární systém se vyskytují u 35 z 10 000 vyšetření. Ve dnech následujících po vyšetření však mohou nastat další komplikace.
Spolehlivost kolonoskopie je vysoká. Je rozpoznáno přibližně 97% stávajících adenomů , možných prekurzorů karcinomu . Kvalita však závisí také na zkušenostech zkoušejícího. Aby bylo možné vyřídit ambulantní kolonoskopii se zákonným zdravotním pojištěním, musí lékař v Německu prokázat 200 vyšetření a 10 odstranění polypů ročně.
Dlouhodobá studie ze Spojených států s dobou sledování až 23 let zjistila 53% snížení úmrtnosti na rakovinu tlustého střeva u lidí, kteří podstoupili kolonoskopii s odstraněním polypů tlustého střeva. Skupina kolonoskopie nebyla srovnávána se skutečnou neléčenou skupinou, ale se statisticky očekávanou mírou úmrtnosti; po průměru 15 let sledování 12 z 2602 pacientů (0,5%) zemřelo na rakovinu tlustého střeva místo statisticky očekávaných 25 pacientů (1%). Asi 48% pacientů zemřelo během následného období z jiných příčin. U každé provedené 195. kolonoskopie bylo možné zabránit jednomu úmrtí na rakovinu tlustého střeva. Není však známo , do jaké míry preventivní lékařská prohlídka zvyšuje průměrnou délku života . V severní Evropě, Španělsku a USA se v současné době provádějí další studie, které by mohly přesněji konstatovat účinky kolonoskopie jako obecnou preventivní prohlídku. Výsledky však budou k dispozici až v roce 2021. Studie případové kontroly, která byla publikována v Annals of Internal Medicine v roce 2013, zjistila, že preventivní kolonoskopie by mohla snížit výskyt rakoviny tlustého střeva o více než dvě třetiny. Výsledky jsou tedy podobné německé studii z roku 2011.
Dějiny
V 60. letech Dr. Niwa a Dr. Yamagata z Tokijské univerzity zařízení používala . Po roce 1968 Dr. William Wolff a Dr. Hiromi Shinya byl průkopníkem ve vývoji koloskopu. Jejich vynález v roce 1969 v Japonsku byl pokrokem v bariovém klystýru a flexibilním sigmoidoskopu, protože je bylo možné použít k vizualizaci a odstranění polypů z celého tlustého střeva. Wolff a Shinya obhajovali svůj vynález a publikovali většinu časných důkazů potřebných k překonání skepticismu ohledně bezpečnosti a účinnosti zařízení. Kolonoskopii s CCD vynálezem a trhem vedou společnosti Fujifilm , Olympus a Hoya v Japonsku. V roce 1982 Dr. Lawrence Kaplan ze společnosti Aspen Medical Group ve městě St. Paul ve státě MN informoval o sérii 100 po sobě následujících kolonoskopií a horních endoskopií prováděných na volně stojící klinice kilometry od nejbližší nemocnice, aby prokázal bezpečnost a nákladovou efektivitu těchto ambulantních postupů. (Osobní sdělení Společné komisi pro ambulantní péči, květen 1983)
Viz také
Ústní přístup (seřazený podle hloubky průniku):
Anální přístup (seřazený podle hloubky průniku):
Individuální důkazy
- ↑ a b A. Bürger-Mildenberger, N. Menche, J. Willert: Péče o onemocnění gastrointestinálního traktu. In: N. Menche, T. Klare (ed.): Vnitřní lékařství. Učebnice pro ošetřovatelské profese. 4. vydání. Elsevier GmbH, Mnichov 2005. str. 318-319
- ↑ „Pokyny Federálního smíšeného výboru pro programy včasné detekce organizované rakoviny“ (PDF; 316 kB)
- ↑ Screening rakoviny tlustého střeva bude založen na novém testovacím postupu , PM G-BA ze dne 21. dubna 2016, zpřístupněno 26. dubna 2016
- ↑ a b Graser et al.: Srovnání CT kolonografie, kolonoskopie, sigmoidoskopie a okultních krevních testů na detekci pokročilého adenomu u populace s průměrným rizikem. In: Gut 58 (2), 2009. s. 241–248 doi: 10,1136 / gut.2008.156448
- ↑ „Národní plán proti rakovině“ ( upomínka na originál ze 6. března 2016 v internetovém archivu ) Info: Odkaz na archiv byl vložen automaticky a dosud nebyl zkontrolován. Zkontrolujte prosím původní a archivovaný odkaz podle pokynů a poté toto oznámení odstraňte. (PDF; 270 kB). Oblast činnosti 1: Dokument o cílech 2 b. Další vývoj včasné detekce kolorektálního karcinomu (včetně rozvoje organizovaného screeningu kolorektálního karcinomu)
- ↑ H.-J. Schulz: Colon Capsule - metoda hledající problém? 34. německý koloproktologický kongres. Mnichov, 6. - 9. Březen 2008 doi: 10.1007 / s00053-008-8030-9
- ↑ A. Riphaus et al.: Pokyny S3 „Sedace v gastrointestinální endoskopii“. 2015. Sekce PDF 4.1.4.
- ^ Guido Schachschal: Praktická kolonoskopie. Stuttgart 2010. s. 17.
- ↑ Poprvé zdokumentováno v celé populaci: kolonoskopie chrání před rakovinou - možná i malá kolonoskopie s velkým přínosem. (PDF; 40 kB) Tisková zpráva DKFZ ze dne 4. ledna 2010
- ↑ Federální ministerstvo zdravotnictví: „Účinnost a účinnost CT kolonoskopie ve srovnání s konvenční kolonoskopií při diagnostice a včasné detekci rakoviny tlustého střeva“ (2009; PDF; 936 kB)
- ↑ Rabeneck a kol. (2008): Krvácení a perforace po ambulantní kolonoskopii a jejich rizikové faktory v běžné klinické praxi, In: Gastroenterology 135 (6), 1899-1906. doi: 10,1053 / j.gastro.2008.08.058
- ^ "Pokyny Federálního smíšeného výboru pro programy včasné detekce organizované rakoviny." (PDF; 316 kB)
- ↑ Brenner a kol. (2010): Ochrana před pravostrannými a levostrannými kolorektálními novotvary po kolonoskopii: Populační studie. In: Journal of the National Cancer Institute 102 (2), 89-95. doi: 10,1093 / jnci / djp436
- ↑ Crispin a kol. (2008): Kvalita procesu a výskyt akutních komplikací v sérii více než 230 000 ambulantních kolonoskopií. In: Endoscopy 41 (12), 1018-1025. doi: 10,1055 / s-0029-1215214
- ↑ Warren a kol. (2009): Nežádoucí účinky po ambulantní kolonoskopii v populaci Medicare. In: Annals of Internal Medicine 150 (12), 849-857
- ↑ Požadavky podle § 135 odst. 2 SGB V na provádění a fakturaci kolonoskopických služeb ( „ Dohoda o zajištění kvality pro kolonoskopii“ ) od 15. června 2012.
- ^ AG Zauber, SJ Winawer, MJ O'Brien, I.Lansdorp-Vogelaar, M. van Ballegooijen, BF Hankey, W. Shi, JH Bond, M. Schapiro, JF Panish, ET Stewart, JD Waye: kolonoskopická polypektomie a dlouhá - dlouhodobá prevence úmrtí na kolorektální karcinom. In: The New England Journal of Medicine . Svazek 366, číslo 8, únor 2012, str. 687-696, doi : 10,1056 / NEJMoa1100370 , PMID 22356322 , PMC 3322371 (volný plný text).
- ^ ClinicalTrials.gov
- ^ ClinicalTrials.gov
- ^ ClinicalTrials.gov
- ↑ CA Doubeni, S. Weinmann, K. Adams, A. Kamineni, DS Buist, AS Ash, CM Rutter, VP Doria-Rose, DA Corley, RT Greenlee, J. Chubak, A. Williams, AR Kroll-Desrosiers, E Johnson, J. Webster, K. Richert-Boe, TR Levin, RH Fletcher, NS Weiss: Screeningová kolonoskopie a riziko případné diagnózy kolorektálního karcinomu v pozdním stadiu u dospělých s průměrným rizikem: vnořená studie případové kontroly. In: Annals of internal medicine. Svazek 158, číslo 5 Pt 1, březen 2013, s. 312-320. doi : 10.7326 / 0003-4819-158-5-201303050-00003 . PMID 23460054 .
- ^ H. Brenner, J. Chang-Claude, CM Seiler, A. Rickert, M. Hoffmeister: Ochrana před kolorektálním karcinomem po kolonoskopii: populační studie případové kontroly. In: Annals of internal medicine. Svazek 154, číslo 1, leden 2011, s. 22-30. doi : 10.7326 / 0003-4819-154-1-201101040-00004 . PMID 21200035 .
- ↑ パ リ エ ッ ト | 消化管 内 視 鏡 コ ロ ノ ス コ ー プ の 挿入 (1). Citováno 12. září 2020 (v japonštině).
- ↑ Wolff WI. (Září 1989). „Kolonoskopie: historie a vývoj“. Jsem J. Gastroenterol. 84 (9): 1017-25.
- ^ Wolff WI, Shinya H (září 1974). "Dřívější diagnostika rakoviny tlustého střeva prostřednictvím endoskopie tlustého střeva (kolonoskopie)". Rakovina. 34 (dodatek S3): 912-931 .